胚盤胞移植で着床率を上げるには?メリット・デメリット、着床率を上げる方法を解説
不妊治療で体外受精(IVF)や顕微授精(ICSI)をした後に行う胚移植。現在、不妊治療では胚盤胞移植がスタンダードとなっており、初期胚よりも妊娠率が高いことで知られています。しかし、必ずしも着床するわけではありません。胚盤胞移植で着床率を上げるためにはどのような医療技術を組み合わせればよいのでしょうか?
本記事では胚盤胞移植とはどのような方法なのか、メリット・デメリット、当院が実施している先進医療について解説します。
胚盤胞移植とは?
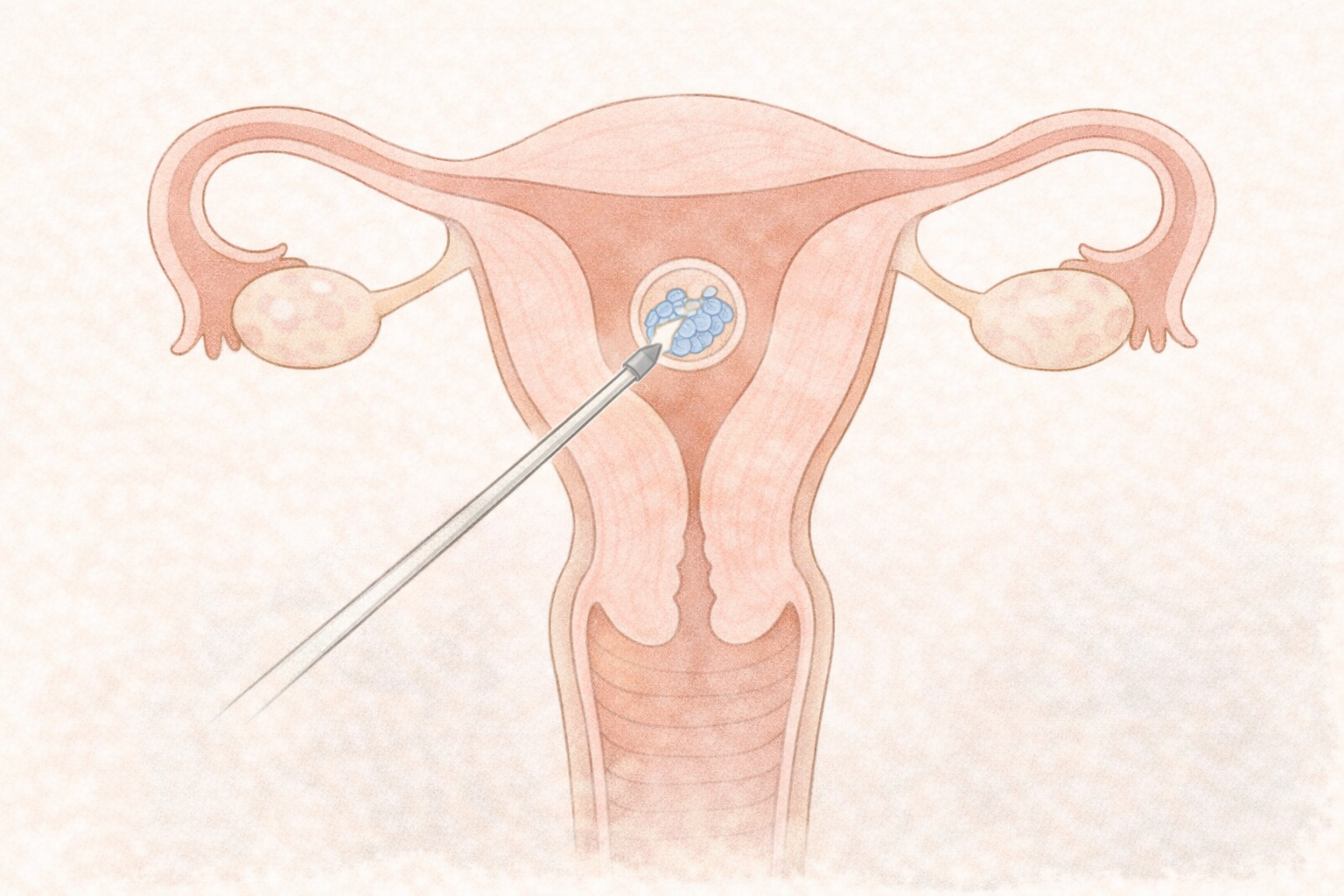
胚盤胞移植とは、体外受精(IVF)や顕微授精(ICSI)で受精させた受精卵を胚盤胞まで育て子宮に戻す方法です。胚盤胞移植の方法は、採卵周期にそのまま移植する「新鮮胚移植」と「凍結融解胚移植」があります。
胚盤胞移植は体外受精(IVF)や顕微授精(ICSI)を行ったすべての人が実施できるわけではありません。それは、採卵したすべての胚が胚盤胞になるとは限らないためです。そのため患者様の胚の状態によっては成長段階の「初期胚」を移植する場合もあります。
受精卵が胚盤胞になるまで
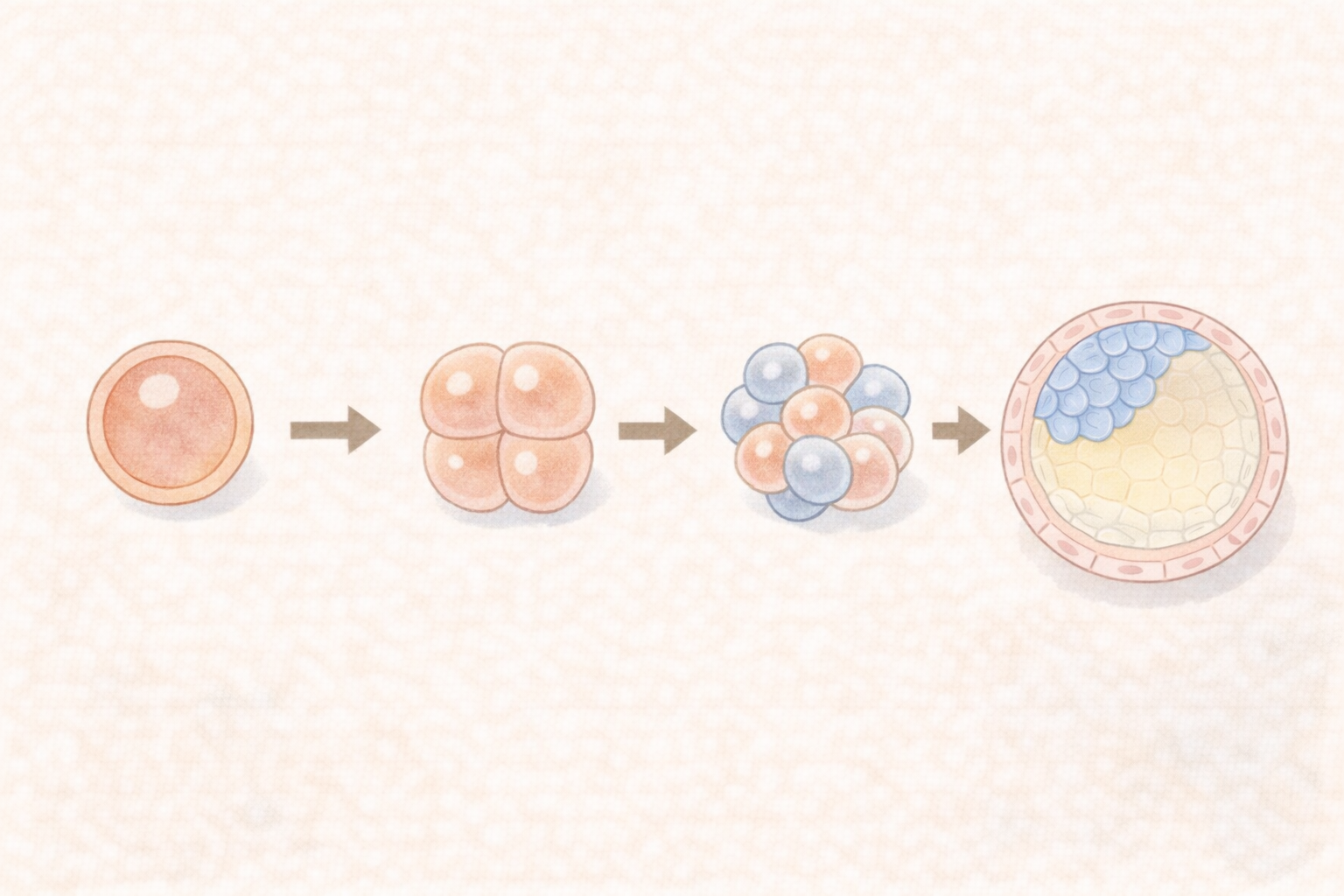
胚盤胞は受精してから5〜6日まで成長した胚のことです。卵子と精子が出逢って受精すると、受精卵となり細胞分裂を繰り返してぐんぐん成長していきます。
受精2〜3日目には「初期胚」となり、4日目には「桑実胚」、5〜6日目には「胚盤胞」へと成長します。自然妊娠や人工授精では受精卵が卵管の中を移動しながら胚が成長しており、胚盤胞になった状態で子宮内に着床します。
体外受精(IVF)や顕微授精(ICSI)では、この胚盤胞の段階まで体の外で培養して子宮内に移植することで妊娠率を高めています。
胚盤胞移植のメリット・デメリット
現在、不妊治療を行う多くのクリニックで胚盤胞移植が行われています。凍結融解胚を使った胚盤胞移植は妊娠率が高く、生殖補助医療(ART)においてもスタンダードな方法ですが、メリット・デメリットを理解しておくことが大切です。ここではそれぞれを詳しく解説します。
胚盤胞移植のメリット
胚盤胞移植のメリットは「妊娠率が高い」ことと「子宮外妊娠のリスクが低くなる」
ことです。
胚盤胞移植では5〜6日目まで順調に成長した良好な胚を選んで移植します。そのため、培養3日目の初期胚よりも妊娠率が高くなるため、現在では多くのクリニックが胚盤胞移植を行っています。
また、胚盤胞移植は胚盤胞を直接子宮内に移植するため、子宮外妊娠のリスクが低いというメリットもあります。移植後は1〜2日で着床するため、卵管へ逆流するリスクが低くなるのが特徴です。
子宮外妊娠とは、受精卵が子宮内膜以外の場所に着床してしまう状態です。全妊娠のうち約1〜2%に起こると考えられており、誰にでも起こり得る可能性があります。
胚盤胞移植のデメリット
胚盤胞移植のデメリットは、体外受精(IVF)や顕微授精(ICSI)を行っても必ずしも移植できるとは限らないことです。
採卵をして受精してから胚盤胞になるまでには5〜6日かかりますが、その間に胚の成長が止まってしまうケースがあります。
例えば、採卵時に1つしか卵子が採取できなかった場合で、胚の成長が止まってしまうと移植がキャンセルになってしまいます。また、複数卵子が取れた場合でも必ずしもすべてが胚盤胞に成長するとは限りません。
当院では、採卵時に採取した卵子の数をお伝えし、後日、胚の成長状況や凍結結果をお伝えしております。その際、残念な結果をお伝えしなければならないこともあります。
患者様においてはせっかく頑張った注射や採卵の結果が伴わず落ち込んでしまうかと思います。そのお気持ちは、とても自然なものです。期待や不安を抱えながら治療に臨み、勇気を出して一歩一歩進んでこられたからこそ、結果が思うようでなかったときのつらさは計り知れません。
当院では、結果を丁寧にご説明するとともに、患者様お一人おひとりの状況やお気持ちに寄り添いながら、次にどのような選択肢があるのかを医師から丁寧にご説明します。
不安や迷い、つらいお気持ちがあれば、どうか一人で抱え込まずにお話しください。私たちは、患者様が前向きに治療と向き合えるよう、これからもそばで支えていきたいと考えています。
当院で実施している胚盤胞移植で着床率を上げる方法
胚盤胞移植は初期胚移植に比べて妊娠率が高いことで知られていますが、100%妊娠できるわけではありません。妊娠成立のためには、胚盤胞が子宮内膜に着床し、それを維持していく必要があります。
着床を助ける方法として、当院では厚生労働省より承認を受けた先進医療を実施しています。東京都の助成金の対象にもなるため、陰性を繰り返す場合には先進医療も検討してみてください。
ここからは胚盤胞移植で当院が実施している着床率を高める先進医療を紹介します。
SEET法(子宮内膜刺激胚移植法)
SEET法とは、採卵周期に胚盤胞培養を行った受精卵と培養液を別々に凍結保存して、胚盤胞移植の2~3日目前に凍結保存しておいた培養液を融解して子宮内に注入する処置です。
自身の胚培養に使用した胚因子を含んだ培養液を使用する「子宮内膜刺激胚移植法」と、一般培養液を使用した「簡易法」があります。当院では前者の患者様ご自身の胚因子を含んだ培養液を使用した「子宮内膜刺激胚移植法」を取り入れています。
SEET法を行うことで、刺激を受けた子宮は胚盤胞が着床しやすい状態になるため妊娠率が向上すると考えられています。
ERA検査(子宮内膜着床能検査)
ERA検査とは、体外受精(IVF)や顕微授精(ICSI)で良好胚を複数回移植しても妊娠しない場合(反復着床不成功例)に対して行う検査です。
妊娠する際は、子宮内膜が受精卵を受け入れる時期が決まっておりこれを「着床の窓」と呼んでいます。この着床の窓は個人差があり、適切なタイミングで胚移植を行うことで妊娠しやすくなると考えられています。
EMMA(子宮内膜マイクロバイオーム検査)/ALICE検査(感染性慢性子宮内膜炎検査)
EMMA検査は子宮内膜に存在する微生物の種類や量を評価する検査です。一方、ALICE検査は不妊症や不育症の原因となる慢性子宮内膜炎を引き起こす細菌を調べる検査です。
それぞれの細菌の状態を調べることで、妊娠に適した状態であるかどうかが分かります。特に感染性慢性子宮内膜炎は不妊や不育症の原因となるため、検査に引っかかった場合には移植までに治療が必要な場合があることを理解しておきましょう。
タイムラプスによる受精卵・胚培養
タイムラプスで胚が成長する過程を観察することで、従来の培養法では見逃されることがあった胚の分割や成長速度の異常を見つけやすくなります。内蔵しているカメラで撮影するため、胚を培養器の外に出す必要はありません。
タイムラプスで着床の可能性が高い胚を選別して移植することが可能です。
IMSI(イムジー)
IMSI(イムジー)は特殊な高倍率の顕微鏡を使用して顕微授精に使用する精子の形態をより細かく観察できる技術です。
通常の顕微授精で使用する顕微鏡は約400倍ですが、IMSIでは約6,000倍の倍率で精子を観察できます。これにより、形態異常の精子を排除して、より質の良い精子の選別が可能です。
ZyMōt(ザイモート)
ZyMōt(ザイモート)は、精子の質を高めるための補助的な技術で、より良い精子を選び出す方法として先進医療になっています。
通常、不妊治療では精子を遠心分離などで処理しますが、その過程で精子に負担がかかる場合があります。ZyMōt(ザイモート)では、精子が自力でマイクロフィルターを通過する仕組みを利用して運動性が高く、DNA損傷の少ない精子を選別します。
まとめ
胚盤胞移植は5〜6日目まで培養した良好な胚盤胞を子宮内に移植する方法です。胚盤胞移植は初期胚移植に比べて着床率が高いものの、残念ながらすべての人が良い結果につながるとは限りません。陰性が続く場合は、先進医療も検討しながら、妊娠しやすい環境を整えていきましょう。
当院では看護師によるカウンセリングを実施しています。普段の診療では話せないことや悩みなどなんでもご相談ください。皆様のお力になれるよう、スタッフ一同寄り添いながら診療を行ってまいります。
